Замкнутый цикл

— Расскажите об истории появления Регионального сосудистого центра.
— Людмила Рошковская: Региональный сосудистый центр на базе Александровской больницы открылся в декабре 2022 года. Это совместный проект главного врача Юрия Линца, Комитета по здравоохранению и Администрации Санкт-Петербурга.
Основная задача центра — оказание круглосуточной экстренной помощи больным с острыми нарушениями мозгового кровообращения (инсультом), острыми коронарными синдромами (нестабильной стенокардией и инфарктом миокарда) и другими сердечно-сосудистыми заболеваниями.
За короткое время сосудистый центр стал не просто самым технологичным и крупным в регионе, но также по решению Минздрава России признан лучшим среди 869 сосудистых центров страны в 2023 году.
— Что представляет собой РСЦ, и в чем состоит специфика его деятельности?
— Л. Р.: Впервые на Северо-Западе удалось создать сосудистый центр, который спроектирован и построен с учетом всех требований логистики, предъявляемых для оказания медицинской помощи сосудистым пациентам. Здесь соблюдены все требования порядков оказания медицинской помощи пациентам с инфарктом и инсультом, минимизировано время от момента поступления до начала высокотехнологичных способов лечения, сформирован полный замкнутый цикл оказания медпомощи для этой категории больных.
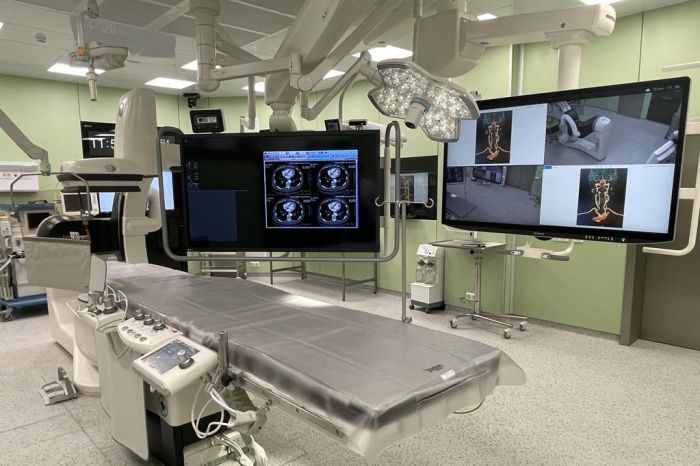
В новом здании работают собственное приемное отделение, все необходимые диагностические службы, включая, КТ, МРТ, ультразвуковую и рентгенологическую диагностику, лабораторно-диагностический комплекс, а также три современные операционные, два реанимационных отделения. Общая мощность – 274 койки (231 – для оказания специализированной медицинской помощи и 42 койки – реанимационных).
В операционном блоке расположены две стационарных и одна передвижная ангиографические установки для обеспечения бесперебойной работы службы рентген-хирургических методов диагностики и лечения.
Для сосудистых пациентов действует правило «золотого часа», когда, чем раньше оказана медицинская помощь, тем меньше инвалидизация и лучше исходы лечения.
В новом корпусе продумано все до мелочей, чтобы уменьшить время от «двери до иглы»: теплый отапливаемый гараж для уменьшения перепада температур, из которого больные сразу попадают в блок критических состояний; все диагностическое оборудование размещено в приемном покое по принципу «техника к пациенту», скоростные лифты для доставки пациентов в операционную, дублирование оборудования для того, чтобы избежать ожидания медицинской помощи при поступлении нескольких больных. В корпусе представлен весь спектр реабилитационного оборудования для максимально раннего начала восстановительного лечения, работают логопеды, психологи, инструкторы лечебной физкультуры, физиотерапевты, эрготерапевты.
Впервые в состав Регионального сосудистого центра вошли не только неврологические и кардиологические отделения, но и нейрохирургическое отделение, отделение сосудистой хирургии, что позволило повысить доступность хирургической помощи пациентам.
Основа для возможностей

— Чем было обусловлено включение отделения сосудистой хирургии в состав РСЦ?
— Вячеслав Завацкий: Пациентам, поступающим, например, с инсультом, зачастую может потребоваться помощь сосудистого хирурга, а именно выполнение открытой тромбэндартерэктомии (удаление тромба или атеросклеротической бляшки из артерии, локализованной на шее). Сужение просвета магистрального сосуда до вхождения в череп нередко становится причиной инсульта. Также, в случаях тандемного (сочетанного) поражения артерий шеи и головы, наличие сосудистого хирурга в составе РСЦ дает возможность проведения симультанного оперативного вмешательства, когда одна часть проводится открыто сосудистыми хирургами, а другая часть – эндоваскулярно специалистами рентгенэндоваскулярных методов лечения.
Так как в обычных РСЦ не предполагается наличие сосудистых хирургов, то и оказывать помощь этим больным невозможно технически. Есть городские больницы с отделениями сосудистой хирургии, но их мало и, самое главное, они не включены в командную работу в рамках РСЦ.
Также ситуация обстоит и с геморрагическими инсультами, которые бывают на фоне разрыва аневризмы, артериовенозной мальформации, в лечении которых обязательно участвуют нейрохирурги и/или рентгенэндоваскулярные хирурги – проводят трепанацию черепа, клипирование аневризмы, эмболизацию, удаление внутричерепных гематом или другие виды вмешательств. Соответственно, такой мультидисциплинарный набор специалистов в РСЦ максимально улучшает качество и доступность специализированной медицинской помощи больным сосудистого профиля, что, по сути, сделано впервые в Санкт-Петербурге на базе Александровской больницы. Наш РСЦ изначально проектировался и строился с учетом этих направлений.

— Но разве законодательством не предусмотрены отделения сосудистой хирургии в составе РСЦ?
— В. З.: Согласно закону № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» и другим нормативным документам, в том числе порядкам оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями, вся оказываемая медпомощь регламентирована. Прописана организационно-штатная структура, перечень отделений и оборудования, порядок работы и т.д.
В Приказе Минздрава № 918н «Об утверждении Порядка оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями», к сожалению, не упоминается отделение сосудистой хирургии. В порядках прописаны отделения кардиохирургии, отделения нарушения ритма сердца, отделения рентгенэндоваскулярной хирургии и другое – то есть все, кроме отделений сосудистой хирургии.
Мы (Российское общество ангиологов и сосудистых хирургов) много лет бьемся над тем, чтобы отделение сосудистой хирургии было внесено в этот приказ, регламентирующий нашу работу.
С одной стороны, это плохо, а с другой хорошо, потому что заботящиеся о больных главный врач, руководство города, пользуясь этим законодательным «провалом», могут создавать отделения с учетом современных требований, а не по зачастую устаревшему стандарту оснащения. Так мы, например, открыли отделение сосудистой хирургии с гибридной операционной, которую оснастили суперсовременным оборудованием. На сегодня таких операционных больше нет в городе.

Сделать все сразу
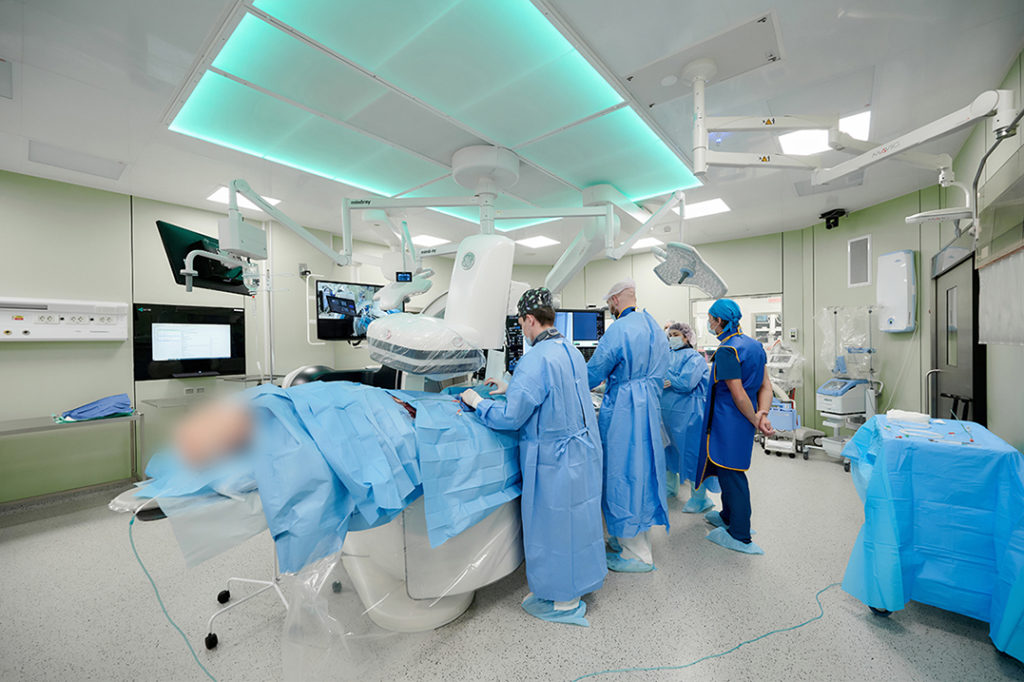
— Расскажите подробнее об этой операционной отделения сосудистой хирургии.
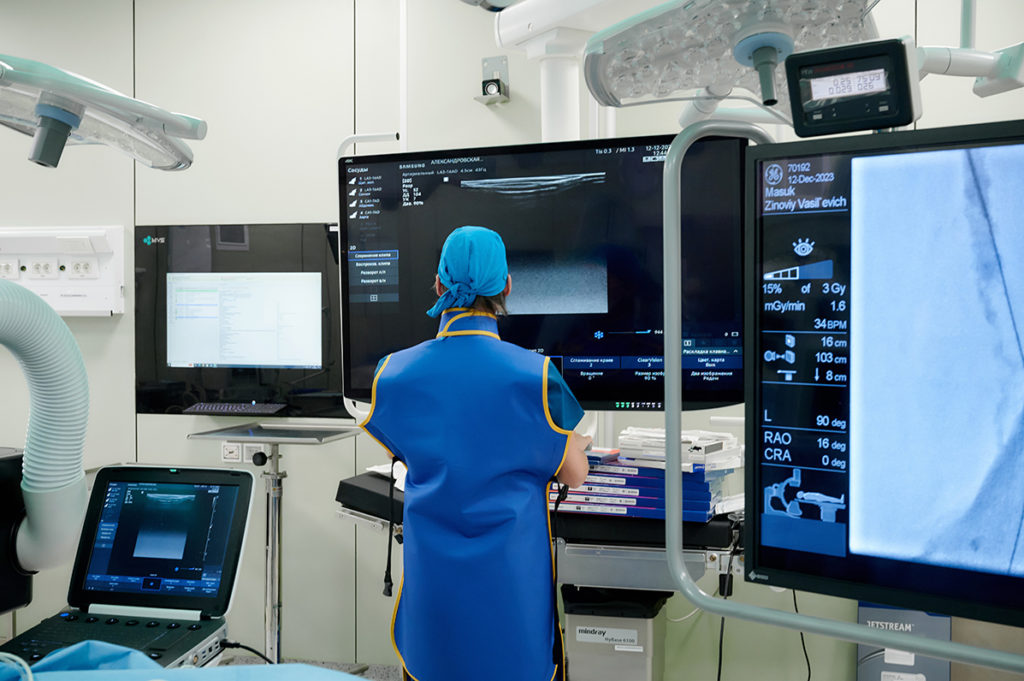
— В. З.: В состав сосудистого отделения входит гибридная сосудистая операционная. Это особая гордость. Такая операционная, как минимум, единственная в Санкт-Петербурге. В ее составе два стола – для «открытых» и «закрытых» внутрисосудистых вмешательств, современная эндоваскулярная установка, ультрасовременная система освещения с интегрированной в нее видеокамерой, система медицинской визуализации: в зоне операционных столов медицинские мониторы Sony 55» в качестве 4К — на них мы выводим необходимые нам во время операции изображения (УЗИ, рентген и др).
Также в операционной и в коридоре оперблока есть специализированные мониторы MVS, встроенные в стену. На них за ходом операции могут наблюдать приглашенные специалисты, ординаторы, студенты, не мешая хирургам.
Управление оборудованием и инженерными системами — светом, температурой, влажностью в операционной осуществляется с помощью панелей управления MVS — по принципу умного дома для хирурга с возможностью видеофиксации операций.
Также в операционной находится современный портативный ультразвуковой сканер, интегрированный в комплекс MVS, благодаря чему — и это для нас важно — мы можем вывести изображение УЗИ с маленького экрана аппарата на любой удобный для оператора большой экран комплекса МVS. Это нужно для работы на аорте, артериях и венах. Также у нас есть Cell Saver — аппарат для интраоперационной реинфузии крови (клеточное восстановление потерянной во время операции крови) и современный электрохирургический аппарат с технологией интеллектуальной сенсорной панели, современные отсосы, комплекс современного анестезиологического оборудования.
— Какие заболевания лечат в РСЦ на отделении сосудистой хирургии?
— В. З.: Основу составляет скоропомощной поток, оказывается экстренная помощь при инфарктах и инсультах, ведь действует правило «терапевтического окна»* для пациентов с острым нарушением мозгового кровообращения и с острым инфарктом миокарда. В нашем сосудистом отделении это преимущественно плановая помощь, в том числе высокотехнологичная — по квотам.
Мы берем больных с атеросклеротическим поражением брахиоцефальных артерий – это пациенты, которые перенесли инсульт, и мы их оперируем, чтобы не было повторного инсульта при атеросклеротическом поражении внутренней сонной артерии. Несмотря на то, что первая операция в новой операционной выполнена только в марте 2023, таких пациентов с поражением БЦА по предварительным подсчетам за год мы прооперировали более 200 человек и, честно говоря, эти цифры пугают.
Следующее направление нашего отделения — вмешательства на аорте и ее ветвях — аневризматическое (аневризма брюшного отдела аорты) или атеросклеротическое поражение аорты с закупоркой или значимыми стенозами. Мы проводим эндоваскулярные, открытые, гибридные операции. Такие вмешательства проводятся по квотам, которые распределяются в начале года. В прошлом году мы только начали работу, квот было немного, но учитывая статистику, на 2024 год мы подали заявку на большое количество квотных операций.
— Какими еще заболеваниями сосудов вы занимаетесь?
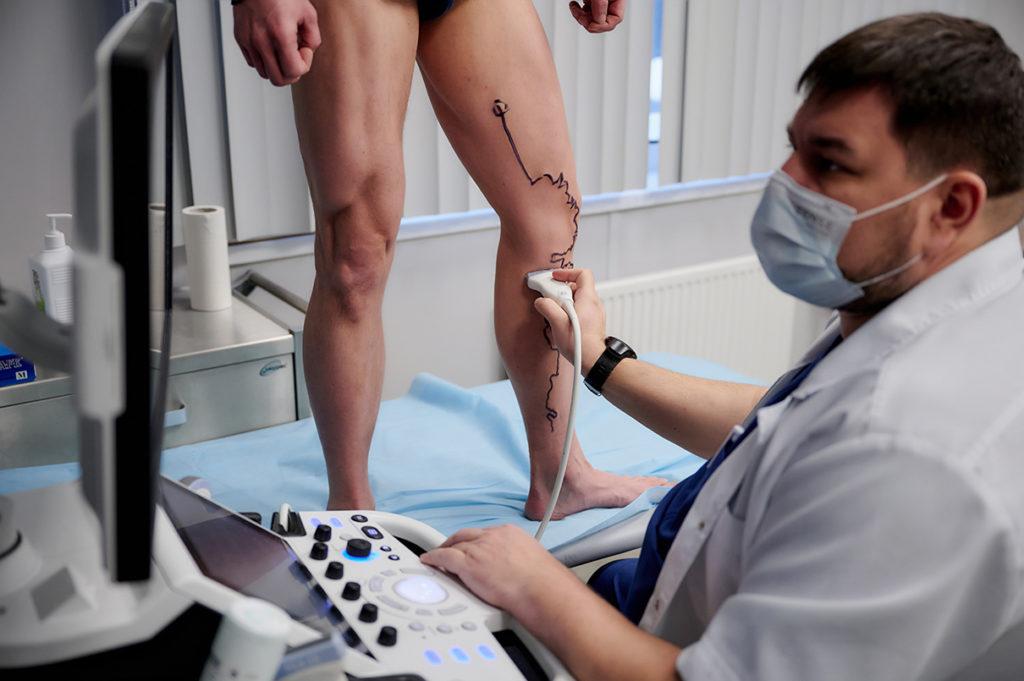
— В. З.: Нельзя не упомянуть о социально важном пласте больных с поражениями сосудов нижних конечностей (заболевания периферических артерий), которые в терминальной стадии заболевания приводят к ишемии нижних конечностей, угрожающей потерей конечности — ампутацией.
К сожалению, мировые статистические данные говорят о том, что смертность от поражений артерий нижних конечностей с угрозой ампутации опережает многие онкологические заболевания.
Конечно же, большое внимание уделяется лечению пациентов с венозной патологией, среди которых в большинстве женщины с варикозным расширение вен нижних конечностей.
Варикозная болезнь — это не просто косметическая проблема, но и тяжелая венозная гемодинамическая патология, которая в некоторых случаях может осложняться венозными трамбозами, тромбоэмболическими осложнениями и формированием хронических венозных язв конечностей, представляющих угрозу жизни пациента.
Отделение обладает возможностями, как традиционной хирургии варикозной болезни, так и современным эндовенозным малоинвазивным методом облитерации патологических вен с использованием лазерных установок, одна из которых — лазер «третьего поколения». Мы также занимаемся эндоваскулярным лечением тромбозов и посттромботических изменений венозной системы человека.
— Расскажите об этом подробнее.
— В. З.: Больные с заболеванием периферических артерий — одно из важнейших направлений лечения в нашем отделении.
Специфика в том, что в реальной жизни пациент не приходит с жалобами на закупорку конкретной артерии. Он жалуется на боль в ноге в состоянии покоя, либо на почернение пальца или части стопы, образование язвы — это все проявления поражения артерий нижних конечностей. Для таких больных в Санкт-Петербурге есть уникальный тариф ОМС, которого нет больше нигде в России. Он позволяет нам выполнить любое открытое сосудистое эндоваскулярное вмешательство (баллонная ангиопластика, стентирование, механическая тромбэктомия и атерэктомия).
В рамках этого тарифа уже в этом году мы планируем внедрить лекарственные технологии — специальные стенты или баллоны с лекарствами, а также технологии дебалкинга — удаление/высверливания тромба или атеросклеротической бляшки внутри сосуда специальными устройствами. Очень важно, что помимо открытых, эндоваскулярных и гибридных операций, тариф еще позволяет вылечить язву, гангрену и спасти ногу, (включая возможность гидрохирургической некрэктомии, терапии отрицательным давлением послеоперационной раны), и выполнить после этого пластические реконструкции. В конечном итоге люди уходят на своих ногах. Важно, что мы оказываем всю эту помощь на своем отделении, не переводим больного в другой стационар.
— С заболеваниями сосудов нижних конечностей сталкивается огромное количество людей.
— В. З.: Да, поэтому мы планируем впервые в городе, а возможно и в стране, организовать помощь пациентам с заболеванием артерий нижних конечностей на более ранних стадиях.
Планируем организовать первый Центр лечения перемежающейся хромоты, когда операция еще не нужна, но уже требуется помощь врача: лечебная тренировочная ходьба, коррекция факторов риска, отказ от курения, коррекция нарушений липидного профиля, свертываемости крови, возможно, генные методы ангиогенеза. На данный момент эти пациенты обделены вниманием специалистов и редко могут получить помощь в «одном месте». Это как в МФЦ пришел и сделал все сразу.
Думаем и о создании первого в городе Центра лечения трофических нарушений при сосудистых заболеваниях (синдром диабетической стопы, венозные трофические язвы, артериальные язвы и некрозы, язвенные поражения при других сосудистых заболеваниях и патологиях). Но для этого нам нужна помощь не только руководства больницы, которое поддерживает наши начинания. Мы рассчитываем на поддержку всего сообщества специалистов, руководства Комитета по здравоохранению, администрации города, губернатора, спонсоров.
Задумываемся и о реализации в Санкт-Петербурге пилотного проекта помощи больным с тромбозами и тромбоэмболиями легочной артерии с внедрением современных эндоваскулярных методов лечения этих больных с целью снижения смертности и у этой тяжелой категории больных. Как видите, планов очень много.
— Пациенты вашего отделения преимущественно жители Петербурга?
— В. З.: В первую очередь в центр поступают жители Невского, Красногвардейского, Калининского районов города, но никаких территориальных ограничений нет. Мы принимаем всех вне зависимости от места жительства, у нас много пациентов из других регионов.
Взгляд с экрана
— Рассказывая про гибридную операционную, вы упомянули видеофиксацию операций. Как это организовано и зачем нужно?
— В. З.: Да, в наших операционных ведется видеофиксация операций. Это одна из функций интегрированной операционной MVS. Это не просто стационарная видеокамера. Записи с нее, конечно же, недостаточно для того, чтобы потом разобрать операцию детально. Мы ведем видеозапись со всех подключенных в операционной видеоисточников: обзорные камеры, рентген, УЗИ, микроскоп, камера хирургического светильника непосредственно над операционным столом, монитор пациента. Честно говоря, уже не понимаю, как без этого можно работать.
На мой взгляд, в этом одни плюсы и для пациентов, и для врачей. Прежде всего, это видео-свидетельства — защита для врача. Это инструмент обучения других врачей, анализа операций. Но есть еще важный аспект — история хирургических вмешательств. Например, если мы говорим об атеросклерозе, то на данный момент от него нет лекарства. Часто дело не ограничивается одним оперативным вмешательством, они повторяются. И здесь встает проблема – где хирургу посмотреть что с пациентом было раньше?


— То есть вам как хирургу нужна видеоистория операций пациента?
— В. З.: Это было бы идеально. Простой пример — у нас много пациентов, уже оперированных в других стационарах. И в данном случае мы не смогли восстановить проходимость артерии, потому что, скорее всего, она была перевязана в прошлом стационаре. Более того, я за то, чтобы видеофиксация операций была доступна всем заинтересованным врачам, чтобы была преемственность хирургических вмешательств, как история болезни.
Будущее не только за электронным здравоохранением, но и за единым видеоархивом хирургических вмешательств. Сейчас в стране все стационары разрозненны, восстановить ход лечения часто нереально, а самые сложные хирургические вмешательства, как известно, именно повторные.
Я часто говорю своим пациентам: «Съездите в стационар, где вам делали прошлую операцию, заберите протокол (не выписной эпикриз, а именно протокол)». Выписного эпикриза не всегда достаточно для правильного планирования повторной операции. Нам нужно знать все тонкости, например, какой протез, как вшит, каким способом проведен в тканях, какие заплаты сделаны, с формированием фистулы, без фистулы, была ли перевязана артерия. Ведь все это влияет на выбор последующей тактики и успех повторной операции, потому что каждая последующая операция сложнее первичной. Поэтому я считаю «цифровые операционные» с видеофиксацией новым этапом в хирургии, думаю, что в будущем мы придем к единой базе хирургических вмешательств в рамках страны с возможностью при необходимости доступа для пациента и врачей.

— С точки зрения пациента, кроме контроля безопасности, чем еще отличаются ваши операционные?
— В. З.: Безопасность — это ключевой момент, но не стоит забывать, что многие операции у нас делаются под местной анестезией и пациенты находятся в сознании, поэтому их психологическое самочувствие очень важно для нас.
С помощью системы MVS мы можем настроить цвет освещения во время операции по желанию пациента — розовый, зеленый, любые оттенки RGB. Так как операции часто идут под контролем УЗИ, то для хирургов имеет значение освещенность в операционной, которая теперь меняется с любого монитора управления MVS.
Благодаря возможностям «цифровой операционной» MVS мы ставим для пациента на время операции музыку. Кто-то просит классическую, кто-то рок, а можем и вывести на экран системы MVS музыкальный клип. Недавно молодая пациентка захотела во время операции смотреть Ольгу Бузову, мы вывели на мониторы подборку клипов. Кажется, что это излишества, но поверьте, психоэмоциональное состояние пациентов сильно влияет на исход операции.
— Расскажите подробнее о специалистах, работающих на отделении сосудистой хирургии. Как вы подбирали команду?
— В. З.: Надо отметить, что предпосылки открытия отделения сосудистой хирургии и нейрохирургии в рамках РСЦ в Александровской больнице были давно. На отделении общей хирургии были развернуты сосудистые койки, были и отделения нейрохирургии с высококлассными специалистами нейрохирургами, были сосудистые специалисты, которые в основном лечили венозную патологию, варикоз, острые тромбозы, патологии сонной артерии.
Старожилам, конечно, предложили работать в новом РСЦ. Первыми почетными сотрудниками отделения сосудистой хирургии стали Константин Черных и Николай Яковлев. Остальные хирурги были тщательно отобраны мной и заместителем главного врача по хирургии на конкурсной основе. Отмечу, что очень многие специалисты хотели работать в новом РСЦ — профессионалов привлекают ультрасовременные условия с уникальной сосудистой гибридной операционной, поэтому был конкурс, и мы отобрали лучших докторов.
Врач Андрей Плетнев переехал к нам из Волгограда, еще один специалист Николай Сусанин перешел из НМИЦ им. Алмазова. Есть и доктор из Елизаветинской больницы Александр Улько. В штате работает эндоваскулярный хирург, кандидат медицинских наук Олег Кудрявцев.
Важнейшие требования при приеме на работу в наше отделение — наличие трех сертификатов – по сосудистой хирургии, рентгенэндоваскулярной хирургии и ультразвуковой диагностике. Потому что на данном этапе развития сосудистой хирургии специалист без указанных компетенций, скажем так, является неполноценным – пусть на меня никто не обижается, но это факт.
Датчик УЗИ – «продолжение руки» сосудистого хирурга, так же как и интродьюсер – «продолжение второй руки».
— Кроме профессиональных качеств, важны ли для вас личные качества врачей при приеме на работу?
— В. З.: Конечно. И первое, на что я обращаю внимание, это доброе и профессиональное отношение к пациенту. К слову, мы не пропускаем ни одного дня рождения пациента, приходим поздравлять в палату всем коллективом с подарками и цветами.
Также огромное значение имеет командная и научная работа, коммуникация с коллегами, взаимовыручка. Уже в течение первого года работы мной и сотрудниками отделения представлены доклады, презентации и выступления на двенадцати медицинских конгрессах, конференциях, в том числе и на международном уровне, проведено шесть мастер-классов в Санкт-Петербурге и других городах России.
Мы любим собираться всем коллективом отделения на новый год, день медицинского работника, отмечаем общие достижения. Для нас это важно.
— Почему вы выбрали именно сосудистую хирургию?
— В. З.: Как большинство выпускников факультета ВМФ Военно-медицинской академии имени С. М. Кирова я стал общим хирургом и проходил службу в должности врача-хирурга, начальника медицинской службы корабля Балтийского флота.
В ординатуре по хирургии принял решение получить узкую специализацию хирурга-онколога, но встретив во время обучения моих будущих учителей, выдающихся сосудистых хирургов, профессора Юрия Стойко и профессора Владимира Сорока, я принял решение стать сосудистым хирургом, о чем в последующей жизни не пожалел ни разу.

* Принцип «терапевтического окна» подразумевает, что на начальных в жизнеугрожающих состояниях в самом начале заболевания существует временной отрезок, когда пострадавшие от отсутствия кровотока клетки и/или ткани организма пострадали незначимо и при восстановлении кровотока возможен регресс заболевания. Если не уложиться в этот промежуток времени, то последствия могут быть необратимы.



